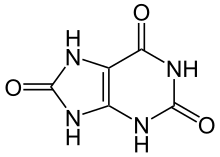
Hyperurikämie
| |||||||||
Read other articles:
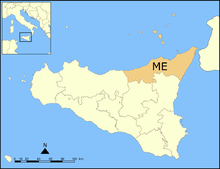
Acitana adalah varietas anggur merah wine Italia yang ditanam di timur laut Sisilia di mana ia sering dicampur dengan Nerello Cappuccio dan Nerello Mascalese yang ditanam di sekitar desa-desa di Messina, meskipun secara resmi Acitana bukanlah varietas yang diizinkan untuk wine yang dilabeli dengan DOC Faro setempat.[1] Sejarah Provinsi Catania di mana Acitana kemungkinan besar berasal. Para ahli ampelografi percaya bahwa Acitana kemungkinan besar berasal dari pulau Sisilia dan mungkin...

James Barton Longacre Kepala Juru Ukir Lembaga Percetakan Uang Logam Amerika Serikat ke-4Masa jabatan16 September 1844 – 1 Januari 1869Presiden John Tyler James K. Polk Zachary Taylor Millard Fillmore Franklin Pierce James Buchanan Abraham Lincoln Andrew Johnson Direktur Lembaga Percetakan Uang Logam Robert M. Patterson (1844-1852) George N. Eckert (1852-1853) Thomas M. Pettit (1853) James Ross Snowden (1853–1861) James Pollock (1861–1866) William Millward (1866–1867) Henry L...

Disambiguazione – Se stai cercando altri significati, vedi Marocco (disambigua). Marocco (dettagli) (dettagli) (AR) الله، الوطن، الملك(BER) ⴰⴽⵓⵛ, ⴰⵎⵓⵔ, ⴰⴳⵍⵍⵉⴷ(IT) Dio, Patria, Re Marocco - LocalizzazioneIl Marocco (in verde scuro) e il Sahara Occidentale (verde chiaro), rivendicato interamente ma controllato solo in parte. Dati amministrativiNome completoRegno del Marocco Nome ufficiale(AR) المملكة المغربية(BER) ⵜⴰⴳⴻⵍⴷ�...

Deasy ArisandiLahirPutu Ayu Ariati Deasy Christyani Arisandi(1958-11-08)8 November 1958Kroya, IndonesiaMeninggal30 Juni 2013(2013-06-30) (umur 54)[1]Jakarta, IndonesiaPekerjaanaktris, penyanyiKarier musikGenrepop, religi, pop melayu, keroncong, campursariTahun aktif1974–2013LabelRemaco, Purnama Records Deasy Arisandi (8 November 1958 – 30 Juni 2013) merupakan penyanyi pada era 70-an. Suaranya lembut dan manis. Di samping menyanyi ia juga sempat menjadi peran ut...

State Library in the US State of Connecticut Connecticut State LibraryConnecticut State Library & Supreme Court Building41°45′44″N 72°40′59″W / 41.762316°N 72.683143°W / 41.762316; -72.683143Location231 Capitol Avenue Hartford, CT 06106Established1854 (1854)Other informationDirectorDeborah Schander (2021–present)Websitewww.ctstatelibrary.org The Connecticut State Library is the state library for the U.S. state of Connecticut and is also an execut...

Most senior warrant officer in the South African Army Sergeant Major of the South African ArmySersant-Majoor van die Suid-Afrikaanse LeërCurrent Rank insigniaIncumbentNcedakele Mtshatshenisince 1 February 2017 South African ArmyReports toChief of the ArmyFormation3 October 1967First holderWO1 J.A.B. du Preez PMMWebsiteOfficial website The Sergeant Major of the South African Army is the most senior Warrant Officer in the South African Army. The post was created in 1967.[1] I...

Taiwanese defense ministry Not to be confused with Ministry of National Defense of the People's Republic of China. Ministry of National Defense中華民國國防部Zhōnghuá Mínguó Guófángbù (Mandarin)Flag of the Ministry of National DefenseAgency overviewFormed1912; 112 years ago (1912) (as Ministry of War)1946; 78 years ago (1946) (as Ministry of National Defence)JurisdictionGovernment of the Republic of ChinaHeadquartersZhongshan, Taipei, TaiwanAnn...

Type of audio digital media For other uses, see Podcast (disambiguation). A podcast is a program made available in digital format for download over the Internet.[1][2][3] For example, an episodic series of digital audio files that users can download to a personal device to listen to at a time of their choosing. Podcasts are primarily an audio medium, but some distribute video, either as their primary content or as a supplement to audio.[4] A podcast series usua...

Endah LarasLahirEndah Sri Murwani(1976-08-03)3 Agustus 1976Sukoharjo, Jawa Tengah, IndonesiaNama lainEndah LarasAlmamaterInstitut Seni Indonesia SurakartaPekerjaanPenyanyiaktrispenariKeluargaSruti Respati (adik)Karier musikGenreKeroncongInstrumenVokalukulelepianoTahun aktif1992—sekarang Endah Sri Murwani, lebih dikenal dengan nama Endah Laras (lahir 3 Agustus 1976) adalah penyanyi, aktris, dan penari berkebangsaan Indonesia. Endah mengawali kariernya pada 1992 dengan menjadi konduktor...

Technique for implantation of the aortic valve in a heart For Territorial Army Volunteer Reserve (TAVR), see Army Reserve (United Kingdom). Transcatheter aortic valve replacementInterventional Cardiologist positioning a TAVI device in patient.SpecialtyInterventional cardiologyComplicationsStroke risk is 4-5% higher in the high-risk patients compared to SAVR[1]OutcomesSuccessful rate: 92%.[1][edit on Wikidata] Transcatheter aortic valve implantation (TAVI) is the implantati...

Cet article est une ébauche concernant Internet et le Groenland. Vous pouvez partager vos connaissances en l’améliorant (comment ?) selon les recommandations des projets correspondants. .gl Début 1994 Type Domaine national de premier niveau État Actif Registre TELE Greenland Parrainé par TELE Greenland Pays Groenland Restrictions Aucune Structure Les noms peuvent enregistrés directement au deuxième niveau Site Web http://www.nic.gl/ modifier .gl est le domaine de premier ...

Частина серії проФілософіяLeft to right: Plato, Kant, Nietzsche, Buddha, Confucius, AverroesПлатонКантНіцшеБуддаКонфуційАверроес Філософи Епістемологи Естетики Етики Логіки Метафізики Соціально-політичні філософи Традиції Аналітична Арістотелівська Африканська Близькосхідна іранська Буддій�...

Peruvian footballer (1943–2022) Orlando de la Torre De la Torre playing for Sporting CristalPersonal informationFull name Orlando de la Torre CastroDate of birth (1943-11-21)21 November 1943Place of birth Trujillo, Department of La Libertad, PeruDate of death 24 August 2022(2022-08-24) (aged 78)Height 1.80 m (5 ft 11 in)Position(s) DefenderSenior career*Years Team Apps (Gls)1960–1973 Sporting Cristal International career1967–1973 Peru 39 (0) *Club domestic league app...

Title page of The Feign'd Curtizans, London, 1679 The Feign'd Curtizans, or, A Nights Intrigue is a 1679 comedic stage play by the English author Aphra Behn. Behn dedicated the play, originally performed at the Duke's Company in London, to the well-known actress and mistress of King Charles II, Nell Gwyn. Historical Context Set in Rome, The Feign’d Curtizans was written and performed after the advent of the Popish Plot. The play is sympathetic to Catholicism during a time when declaring on...

Pyaar Diwana Hota HaiSampul DVDSutradaraKirti KumarProduserR. B. ChoudaryDitulis olehSasiBerdasarkanSollamale by SasiPemeranGovindaRani MukherjiPenata musikUttam SinghTanggal rilis 26 April 2002 (2002-04-26) Durasi161 minsNegaraIndiaBahasaHindiAnggaran₹4 croresPendapatankotor₹2 crores Pyaar Diwana Hota Hai (Cinta itu Gila) adalah film India tahun 2002 yang disutradarai oleh Kirti Kumar, dibintangi oleh Govinda dan Rani Mukerji. Film tersebut adalah sebuah re-make dari film Tami...
NGO based in Toronto This article may have been created or edited in return for undisclosed payments, a violation of Wikipedia's terms of use. It may require cleanup to comply with Wikipedia's content policies, particularly neutral point of view. (April 2021) International Union of Food Science and TechnologyAbbreviationIUFoSTFormation1962; 62 years ago (1962)TypeINGOHeadquartersCanadaRegion served WorldwideOfficial language English, FrenchPresidentAman Wirakartakusumah[...

Artikel ini sebatang kara, artinya tidak ada artikel lain yang memiliki pranala balik ke halaman ini.Bantulah menambah pranala ke artikel ini dari artikel yang berhubungan atau coba peralatan pencari pranala.Tag ini diberikan pada Oktober 2022. Jejak LangkahAlbum studio karya OpickDirilisOktober 1999GenrePopLabelAquarius MusikindoKronologi Opick Jejak Langkah (1999) Tak Ada Habisnya (2003)Tak Ada Habisnya2003 Jejak Langkah merupakan sebuah album musik kedua karya Opick. Dirilis pada tahun...

Laga Perang Salib II, ilustrasi dalam naskah Histoire d'Outremer karangan Willelmus Tyrensis lbsPerang SalibDi Tanah Suci (1095–1291) Pertama Rakyat 1101 Norwegia Venesia Kedua Ketiga 1197 Keempat Kanak-Kanak Kelima Keenam Para Baron Ketujuh Para Gembala 1251 Kedelapan Kesembilan Sesudah 1291 Fakir Miskin 1309 Para Gembala 1320 Smirna 1343–1351 Aleksandria 1365 Savoia 1366 Barbaria 1390 Nikopolis 1396 Varna 1443 Portugal 1481 Perang Salib Utara (1147–1410) Wendi 1147 Swedia 1150...

Spherical or ovoid mass of stars This article includes a list of general references, but it lacks sufficient corresponding inline citations. Please help to improve this article by introducing more precise citations. (March 2015) (Learn how and when to remove this message) The giant elliptical galaxy ESO 325-G004 An elliptical galaxy is a type of galaxy with an approximately ellipsoidal shape and a smooth, nearly featureless image. They are one of the four main classes of galaxy described by E...

Artikel ini tidak memiliki kategori atau memiliki terlalu sedikit kategori. Bantulah dengan menambahi kategori yang sesuai. Lihat artikel yang sejenis untuk menentukan apa kategori yang sesuai.Tolong bantu Wikipedia untuk menambahkan kategori. Artikel ini membutuhkan rujukan tambahan agar kualitasnya dapat dipastikan. Mohon bantu kami mengembangkan artikel ini dengan cara menambahkan rujukan ke sumber tepercaya. Pernyataan tak bersumber bisa saja dipertentangkan dan dihapus.Cari sumber: ...